Une association qui informe les malades de drépanocytose et leurs familles sur la greffe de moelle osseuse, un espoir pour enfin guérir de cette maladie douloureuse.
La greffe
Comment ça marche?
Il y en a différents types. Ils assurent la défense contre les infections.
Dans la drépanocytose, seuls les globules rouges sont malades car ils contiennent de l’hémoglobine S. Après la greffe, la moelle greffée fabrique des globules rouges normaux, comme ceux du donneur (mais aussi des globules blancs et des plaquettes…). Les autres cellules du malade (y compris ses spermatozoïdes ou ses ovules) ne sont pas modifiés et continuent à porter le gène de la drépanocytose.
Les étapes
1.
TROUVER UN DONNEUR
2.
LE BILAN PRÉ-GREFFE
3.
LE CONDITIONNEMENT AVANT GREFFE
Il comporte une chimiothérapie et du sérum antilymphocytaire et peut avoir des effets secondaires immédiats désagréables comme de la fièvre. La chimiothérapie fait tomber les cheveux (qui repousseront ensuite…), fait foncer la peau et les ongles (mais éclaircissement ensuite) et déclenche la baisse des globules blancs, des globules rouges et des plaquettes. A long terme, il diminue la fertilité des patients greffés, mais des mesures préventives sont appliquées.
4.
LE JOUR DE LA GREFFE
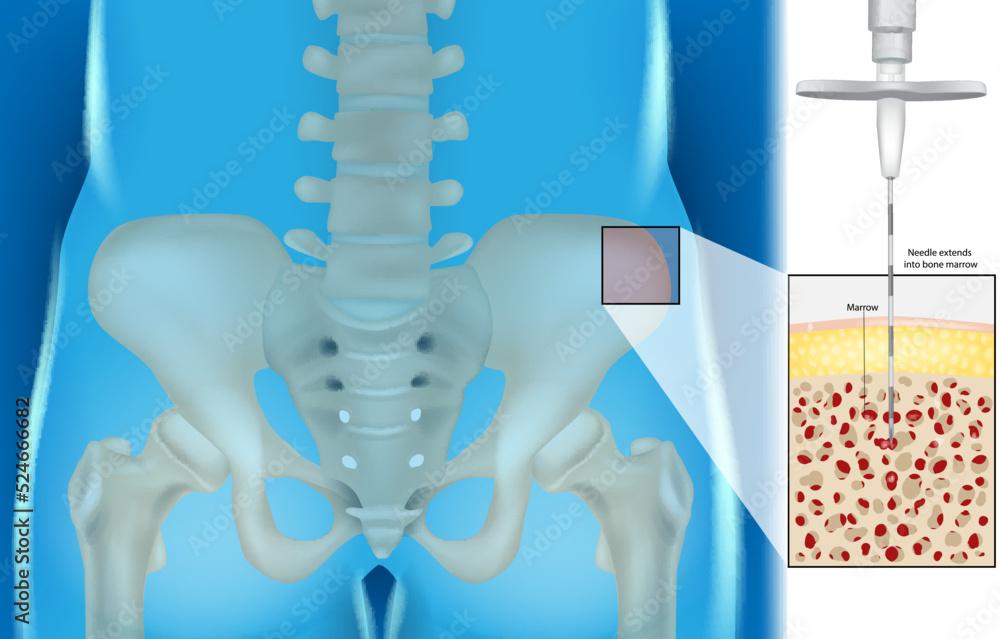
– Il n’y a pas d’opération chirurgicale : la moelle (liquide rouge qui ressemble à du sang) ou le sang de cordon, sont simplement transfusés par le cathéter. Les cellules du donneur iront s’installer dans l’os d’elles-mêmes.
– Lorsqu’il s’agit d’une greffe de moelle osseuse, le donneur est transporté au bloc opératoire, il est endormi par un anesthésiste pour environ 2H. Les médecins prélèvent la moelle en faisant des ponctions dans les os du bassin.
– Dès le lendemain, il peut rentrer à la maison et reprendre le cours de sa vie normalement.
– Des suppléments en fer et acide folique lui sont prescrits pour accélérer la fabrication de ses globules rouges.
– En cas de greffe de sang de cordon, celui-ci est décongelé le jour de la greffe et transfusé simplement au receveur.
5.
LA CHAMBRE STERILE
Après le conditionnement et la greffe, il faut environ 3 semaines pour que la nouvelle moelle s’installe et fonctionne. Pendant cette période, appelée « aplasie », il n’y a plus de globules blancs pour défendre le malade contre les microbes. L’enfant est donc protégé dans une chambre stérile, et ne peut pas en sortir. Par contre, ses parents peuvent être présents la plupart du temps et il reçoit les visites des intervenants de l’hôpital (enseignant, psychologue, associations, clowns….). il garde le contact avec l’extérieur grâce au téléphone et à internet. Toutes les précautions sont prises pour éviter les infections (masques, habillement, nourriture…). Malgré tout, il y a très souvent de la fièvre, soignée par antibiotiques dans la perfusion. L’’enfant peut être également très fatigué et avoir du mal à s’alimenter : dans ce cas, il est nourri par perfusion. Les globules blancs produits par le greffon apparaissent petit à petit chez le receveur, c’est la sortie d’aplasie, et l’enfant se sent mieux.
Environ un mois après la greffe le malade peut quitter l’hôpital : il sera encore surveillé de très près en hôpital de jour mais peut reprendre l’école en général à 4 mois.
6.
LE SUIVI EN HOPITAL DE JOUR
Les aides
Prise en charge des frais médicaux
Hospitalisation, consultations, transports, médicaments.
Affection de longue durée (ALD), la Drépanocytose est prise en charge à 100% par l’assurance maladie.
L’Aide Médicale d’Etat (AME) peut prendre en charge les frais des personnes en situation irrégulières.
Les frais médicaux liés au donneur sont pris en charge par l’hôpital greffeur.
L'école
Pour le logement et l'oganisation familiale
Il est possible d’obtenir des aides pour assurer la présence quotidienne d’un membre de la famille pendant l’hospitalisation, la prise en charge éventuelle des frères et sœurs ou la venue d’une personne de la famille depuis l’étranger. Le retour au domicile peut être organisé dans un centre de soins de suite.
Pour les patients venant de l’étranger ou des DOM-TOM, le logement de la famille à proximité de l’hôpital peut être organisé auprès de l’assistante sociale du centre de greffe.
Pour les DOM-TOM, le voyage de l’enfant et des accompagnateurs (1 ou 2 parents) est pris en charge, un devis pour l’hébergement doit être établi avec l’assistante sociale locale avant le départ et soumis à l’approbation de la sécurité sociale. Il existe aussi des aides départementales pour l’alimentation et les transports.
Aides destinées aux parents et aux familles
Les maisons départementales des personnes handicapées (MDPH) peuvent reconnaître le handicap lié à la drépanocytose donnant droit à des allocations.
Les parents qui travaillent peuvent avoir droit à des allocations journalières de présence parentale (AJPP) délivrées par la CAF. En cas de parent au chômage, une demande d’AJPP peut également être faite à pôle emploi.
Différentes aides peuvent être obtenues auprès de l’employeur ou du comité d’entreprise : temps partiel, congés « de solidarité », aide financière.
Les mutuelles peuvent également proposer des aides : financières, aide au logement, gardes d’enfants, scolarité.

